男性不妊症について

「不妊症」とはどのようなものでしょうか?
日本の医学学会の決めた定義があります。
「妊娠を望む健康な男女が避妊をしないで性交をしているにもかかわらず、一年間妊娠しないもの」を不妊症といいます。
この「一年間の不妊」については、昔は二年間の不妊の定義でした。
不妊期間が一年間に期間短縮になったのです。
現在の日本の状況、高齢出産が増え、少子化が進み、不妊症カップルが増えたため、子供ができない期間を一年間に短縮したほうが治療や生殖医療の介入が迅速に適切に進むであろう、などが検討されたからです。
「不妊症」の原因に各種の疾患があります。
この不妊症の原因の約半数は男性の原因であることがわかっています。
この男性因子の「不妊症」のことを「男性不妊症」と呼びます。
男性不妊症という言葉を耳にしたことが無い人もいるかもしれません。
ひと昔前の日本では、男性に不妊症の原因であるなんて考えもしなかった時代もあります。子供ができない男女の場合、古来女性だけの責任にされてきた悪しき慣習があったのも事実です。
現在、日本においては新婚カップルのおおよそ5-6組に1組は、不妊といわれています。日本全国では約150万組以上もいる計算になり、大変多くの男女が不妊症で悩んでいると言えます。少子化社会の大きな原因の一つと考えられます。
繰り返しますが、不妊症の原因の約半数は男性要因、つまり「男性不妊症」が原因であります。女性の不妊症については一般的ですが、残念ながら、まだまだ男性不妊症については認知度が低いのが現状です。
男性諸氏の、男性不妊症への意識の低さも未だにあります。
また男性が、「男性の不妊症の検診に行くことになぜか躊躇する」「面倒くさくなる」「なんとも言えない恐怖心」「妙なプライド」「仕事が忙しいから時間がない」などいろいろな理由から、男性不妊症クリニックへ受診をしなくなる、などの男性の心がけの問題点もあります。こういう事実が、男性不妊症の発見を一層遅らせる原因の一つになっているのが現実です。
男性の不妊検診ももっと普及し当たり前の検診になることを願っています。
以降の章で男性不妊症の各論について述べていきます。
男性諸氏の男性不妊症への認識と問題点について
- 精液検査などの男性の検査へ積極的ではないケースがある。
- 射精できれば妊娠できると考えている男性が一部いる。
- 精子所見が悪くても妙なプライドや恐怖心のために検査や治療に積極的にならない男性がいる。
- 生殖補助医療の際に、女性の身体的・心理的負担、または経済的な負担などについて理解が低い男性が少なくない。
- 生活習慣が悪いケースもあって、心身ともに健康を保持することが不妊予防には重要であることと、きちんと理解していない男性もいる。
- 精索静脈瘤などの手術が男性不妊症の治療において重要であり、その手術を推奨しても、自分自身の受ける手術については前向きになれない人が少なくない。
(出産の際の女性のリスクは遥かに甚大だと思われます) - 男性不妊症の検診が、妊活成功への最短のルートであるとの理解があまりなされていない。
- 精液検査の認知がまだまだ低い。
- 男性の性感染症検診がしっかりなされていない場合が散見されること。
- 男性器を清潔に健康に保つ意識が低い男性がいること。
(例えば仮性包茎で慢性的な包皮炎があり不潔なのにそれが当たり前と思っている男性もいます。) - 風疹の免疫力の評価など、妊娠前にしっかり検査検診すべき項目についての知識や啓蒙が少ない。
- 社会全体の、男性不妊症への理解や協力が十分ではないこと。
- 妊娠や出産は当たり前のことではなく、奇跡の連続であり、健康な子供を出産できることがどれほど有難い貴重なことか、しっかりとその真実を理解している人は多くはないこと。
などがあります。
男性不妊症が発見できていないカップルでは、女性がひたすらに成功率の低い体外受精などを反復しているケースもあります。婦人科医療機関でも積極的に男性不妊症の治療を推奨するところもあれば、あまり積極的でないところもいまだにあります。
男性不妊症に関しては、男性の不妊因子に気づかれないこと、発見への糸口がつかみにくいケースは多いこと、が大問題なのです。しかし、男性不妊症の検診はとっても簡単なのです。
「まず男性は精液検査を!」がその有効な解決策です。
なぜ男性不妊症には「精液検査」なのでしょうか?
「精液検査」は射精した精液を調べるだけのことで、患者さん自身の身体への負担は全くない検査です。極端に言えば、精液検査が正常であれば、妊娠させる能力「男性の妊孕性」については、問題無し(実際には性行為障害などもありますので断定は不可ですが)と言えます。だから男性不妊症検診にはまず精液検査なのです。
男性不妊症は非常にありふれた疾患です。誰しも男性自身が、関連している可能性がある問題です。たとえば、精液中に精子が全くいない「無精子症」という疾患がありますが、この無精子症の症例は、男性80~100人に1人はいるとされています。また精液検査に何らかの異常所見がある割合も、約10人に1人はいるとされます。
男性不妊症は決して珍しい疾患ではなく、非常に日常にありふれた病態なのです。
このような男性不妊症の症例でも、男性が検診を受けなければ、発見されずに一生過ごしてしまうことにもなりかねません。
妊娠を叶えるためにも、そして何より、大切な女性の負担を軽減し、女性を守る意味でも男性不妊症検診は男の義務ではないかと私自身は思います。少し勇気をもって受診していただければ未来が開けます。
男性不妊症は、妊娠不可能と言った意味では決してありません。適切な治療にて妊娠は実現することも可能になってきます。検診することが第一歩です。私は近い将来男性不妊症の検診が、つまり男性の「精液検査」や「妊娠力検診」が当たり前のように行われる日が来ると信じています。
医療法人男健会北村クリニックは、皆様から信頼され愛される「男性科」医療機関を目指している京都市の四条烏丸にあるクリニックです。男性不妊症も、その大切な専門医療の一つです。お気軽にご相談ください。
男性不妊症の分類
男性不妊症はその原因によって分類されます。
①精子を作る働きの障害(精子形成障害)
特発性のものが一番多く、現在の医学でも根治できないものが多いです。体外受精などの生殖補助医療が必要になることが一般的です。
②停留精巣の既往歴
停留精巣は男児の先天奇形で頻度の高い疾患です。片側の停留精巣既往歴で30-50%程度、両側の停留精巣既往歴症例において40-70%で精子の形成の障害が成人後発生すると言われています。したがって停留精巣の持病がある人は精液検査をしておくことが肝心です。
③ホルモンの異常
④遺伝子の異常
クラインフェルター症候群やY染色体微小欠失などがあります。
⑤精索静脈瘤
これは後述しますが手術によって治療可能であり、精子の形成の能力の改善も期待できる疾患であります。
⑥精子の通過障害によるもの
精管欠損症、精巣上体炎、精管の炎症後閉塞、鼠経ヘルニア手術後の精管閉塞、精管結紮手術後の精子閉塞 などがあります。
⑦精巣上体炎や膿精液症などの感染性疾患からの精子障害
⑧性行為障害
これは勃起不全や射精障害もありますが近年は性行為射精障害(膣内射精障害)も多く見られます。
などが主なものです。
精液検査の正常値
検査項目下限基準値
- 精液量1.4ml以上
- 精子濃度1,600万/ml以上
- 総精子数3,900万/射精以上
- 前進運動率30%以上
- 総運動率42%以上
- 正常精子形態率(厳密な検査法で)4%以上
- 生存率54%
- 白血球数100万/ml未満
- 2021年~WHO
- ※上記下限値に達しない症例は20%弱あると言われており、その症例では自然妊娠の可能性がかなり低くなると推測されます。
- ※また一回の検査ではなく複数回数の検査が望ましいとされます。
- ※自宅採取の場合でも20~30度程度の温度に検体をキープできて2時間程度以内の検査であれば院内採精の場合とデータは大きく変化はないとされます。
- ※あくまで自然妊娠するための最低限の目安と考えてください。これ以上の良好なデータでも妊娠しにくいこともありますし、逆にこれよりデータ不良の場合でも自然妊娠する場合も高頻度ではありませんが、あります。
男性不妊にはどのようなものがあるか?
まず、精子の質と数に影響を与える、造精機能の問題・造精機能障害・造精機能低下症が男性不妊の原因の9割以上です。また残りの1割は、性行為障害、つまり勃起不全や射精の障害などの疾患による男性不妊症があります。まず前者のことについて、分類すると
①精子が少ない、乏精子症といわれる状況
②精液中に精子が居ない状況である、無精子症
③精子がいるが元気がなく運動性が低下している、無力精子症があります。
他として、④精子ではないのですが、精液自体の質の問題も精子に影響することがあります。
①乏精子症
2019年時点ではWHOの基準では1ml当たり1,500万個/ml以上の精子数が基準値となっているため、定義としては1ml当たり1,500万個の精子が居なければ、乏精子症と言えます。しかし1,500万の濃度より、もっと多い精子数の方が妊娠はしやすいわけであり、あくまで疾患名のための線引きと考えたほうがいいかもしれません。昔の基準はもっと多い精子数でありました。ひと昔前は4,000万個/mlが基準だったころもあり段々精子の数の基準の数値が低下しています。精子の数にもよりますが、精子の状況によって、人工授精、体外受精、顕微鏡授精などの生殖補助を行うこともあります。
②無精子症
精液中に全く精子が居ない状況であり、一般的に複数回の精液検査にて確認することが多いです。また精液遠心分離で細胞回収して詳細に細胞診断して、本当に一個も精子が居ないかどうか調べることもしばしばあります。精巣や精巣上体などに精子が存在して、それを手術的(精子採取手術)に取り出せれば、顕微鏡授精などで妊娠を得られる可能性があります。精子の通路の閉塞によるもの、閉塞性無精子症と、造精機能障害からくる非閉塞性無精子症があります。妊娠のためには何とかして精子を一個でも採取する必要があります。しかし精子を採取することが難しい症例も一部あります。染色体検査やY染色体の遺伝子検査を行ったりする症例もあります。
③無力精子症
精子の運動は尾部の鞭毛の運動によるものです。種々の原因で精子の運動性が低下している状況であり、精子が仮にたくさんあっても、無力精子では、卵子まで泳いでいくことはむつかしいので、自然妊娠しにくいことになってしまいます。人工授精や体外受精の生殖補助医療を行うこともあります。
④精液の状況について
精子が泳いでいる、精液の性状も大切な問題です。精液の質が不良であれば精子の質の低下につながります。前立腺の炎症、前立腺炎、そして精巣上体の炎症なども精子や精液の質の低下に関連しています。
男性不妊症と関連の深い疾患について
①精索静脈瘤
精巣静脈がうっ血や逆流を起こし、陰嚢全体の温度上昇をきたすことで、精巣内部の精子産生に悪い影響を与えます。また逆流する静脈血液の酸化ストレスも精子悪化の原因と考えられています。一部の症例では、陰嚢や鼠径部に違和感や痛みが生じる場合があります。当院では、局所麻酔での日帰りの顕微鏡下精索静脈瘤手術(健康保険適応)を行っております。手術以外での薬物療法などはありません。精索静脈瘤は精子の形成、乏精子症、無力精子症そして一部は無精子症にも関連が深い疾患です。詳細は精索静脈瘤の項目に記載しています。
②精管、精嚢欠損症
精子の通路である精管が生まれつき欠損している症例があります。また精管の欠損と関連して精液の貯蔵庫である精嚢が欠損しているケースもあります。精管も精嚢も左右ありますので片側の異常のみの場合では精液検査が正常であることもあります。精嚢の両側欠損の場合は、生まれつき、射精する精液の量が非常に少ない状況となります。精管の欠損については精索部の入念な触診などで概ね予測がつきます。両側の精管欠損症であれば閉塞性無精子症になると考えられます。
③ED・勃起不全・勃起障害
最近は性行為がうまくできないことで不妊に悩む人も多いです。精液検査は正常でも性行為ができなければ自然妊娠は当然ですが、成功しません。特に排卵日にタイミングを計ることがかえってプレッシャーやストレスになってしまい、勃起不全になる、排卵日EDのような状況も少なくありません。
④鼠経ヘルニア、停留精巣、鎖肛など幼少時の疾患
既往歴で、幼少時に鼠経ヘルニアの手術、停留精巣の手術、鎖肛の手術などを行っていることも重要です。鼠経ヘルニアの幼少期手術の場合には精管の損傷が起こるケースも時にあります。また停留精巣は造精機能と関連が深い病態ですし、幼少時の手術について思い出してもらうことは大切です。鎖肛については骨盤内臓器の先天奇形の一種であり小さなころから大きな手術をしていることもあります。精嚢や精管など骨盤臓器の異常を関連も深く、射精の異常や精子の通過性の異常も合併することがあります。
⑤男性不妊症にかかわる医療行為、内服薬や治療
抗がん剤の使用歴は大変重要です。抗がん剤の種類にもよりますが、精子の形成に大きな影響があります。また脱毛治療薬なども最近では内服している方も多いですが、精子の形成や性機能へ影響しますので重要です。
男性不妊症相談 初診の方へ
性不妊症の外来に初診される理由

- 挙児希望 子供が欲しい。でもしばらく不妊(一年以上)で悩んでいる。
- 結婚前の検診 心配なので一応男性不妊症の検診をしておきたい方。
- 他院で男性不妊症と診断され、より一層専門的な治療を求めて来院される方。
- 不妊もだけどその前の性行為や射精の問題があって相談したい。
- 精液検査が不良だと言われ男性不妊症外来に相談に来た方。
- 二人目、三人目がなかなか授からない方。
- ブライダルチェックをパートナーと一緒に相談、検査希望の方。
などが主だった受診の動機になります。
初診の場合
一人での受診でも構いませんし、パートナーと一緒の受診でも構いません。
緊張して不安も大きいと思います。つらい検査や痛みのある検査はありません。
プライバシーへは完全に配慮しておりますので、安心して来院してください。
無理の無い範囲でご自身のお悩みについて教えてください。
幼少時の手術や既往歴が不妊症に関連の大きいこともありますので、小児期の停留精巣の事や、鼠経ヘルニア(脱腸)の手術の経験などを思い出して教えてください。
またクラミジアはじめ性行為感染症の既往歴も教えてください。
職業歴や、生活習慣、運動習慣、食習慣なども大変重要な情報なのでお聞きすることも多いと思います。
定期的に飲んでいる薬・サプリメントについても大変重要な情報があり確認したいと思います。
悪性腫瘍の病歴、化学療法、抗がん剤の使用、放射線療法の経験や、外傷や手術の病歴なども確認します。
薄毛の治療、AGAの治療なども大切な情報です。
転院のケースや紹介の場合では、他院でのデータ、検査結果、紹介状などあれば是非ともお持ちください。
初診時の一般的な検査は、問診・尿検査・採血検査・精巣や精索静脈瘤のエコー検査などが主たるものです。
精液検査は重要です。必ず一回は施行していただきます。結果が不良の場合では再検査が必ず必要とさせていただいており二回の検査での評価を常としております。
男性不妊症外来の予約はWEB予約でお取りください。電話やLINE予約も可能です。
初診時に用意していただくと助かるもの
- ①今まで他院などで行ってきた検査結果、精液検査、血液検査、他性病検査などの結果があればご持参くださると助かります。
- ②定期的に内服なさっている薬物、あるいはサプリメントについての情報がわかるお薬手帳なども持参していただくと参考になります。
- ③配偶者など、貴方のパートナーの女性が婦人科、不妊治療のレディースクリニックに通院されている場合、その方の診断名や治療経過などが分かる資料があれば拝見させてください。
- ④今までなさってこられた、不妊治療、生殖補助医療について経緯や成績が分かる資料があれば有難いです。
- ⑤健康診断や人間ドックで受診された結果(あまり古いものではなく、1~2年以内程度のもの)があればご持参ください。
男性不妊症の検診・診察・治療について
※一部、精液検査の自動分析検査や、精子採取手術などは保険適応外診療となりますので医療費については当院【料金表】を参照してください。
男性不妊症外来では以下のような流れで診察を行います。一般的なパターンであくまで参考ですが、基本的に、苦痛の強い検査や処置はございません。採血検査や尿検査は必要なことが多いです。
1. 問診を行います
受付で記入していただいた問診票をもとに、診察室にて医師が現在の状況についてお尋ねします。
できるだけ詳しくお話しください。
2. 診察を行います
身体所見の外観診察(体格 体毛 恥毛の確認など)。精巣(いわゆる睾丸)や精索(精巣に向かう血管などの束、陰嚢の上側にあります)などの診察、触診(特段検査の痛みはありません)。
3. 検査を行います
超音波検査(エコー検査)
精巣内部や膀胱、前立腺、精嚢(精液をためる袋でおなかの内部にあります)の検査、精索の静脈瘤の診断などのために行います。
血液検査
ホルモンバランスを含め、肝臓 腎臓機能など一般的な検診も行います。
MRI検査
前立腺や精嚢のMRI検査を行います(必要な方のみ)。
精液検査
これはとても重要な検査です。専用容器をお渡ししますので自宅で採取して持参してください。
当院の精密な分析装置にて、精子数 精子運動性能 奇形率などにわたり詳細なデータを取ります。
ご希望の方には、一般染色体検査や無精子症関連遺伝子検査も可能です。
また、無精子症での精子採取の成績予測の参考になりますので、精子採取手術希望者は検査が望ましいです。受診時に遠慮無くご相談ください。
4. 検査結果の説明・治療方針の確定
医師から診察・検査結果の説明があります。これらの内容を総合評価して、最善の治療を考え、ご夫妻と一緒に相談して治療方針を決定いたします。
精液検査の結果について
精液検査 WHO基準(2018年時)
精液量 1.5ml
精子濃度 1,500万/ml以上(未満は乏精子症)
運動率 40%以上(未満は無力精子症)
ただしこの基準はあくまで最低限の基準と考えるべきであって、この数値を満たすから必ずしも容易に自然妊娠できるとは言い切れず、WHO基準よりもより高い良好な数値であればそのほうが望ましいという考え方もあります。さらに良くしていくことを当院では共に考えていきたいと思っております。
その結果などから
「精子が作れない?」
「生まれつきなのか?」
「精子は作りだしているけど、どこか体内で詰まって外に出ないのか?」
「射精が問題なのか?」
「性行為に障害があるのか?」
など種々の問題について、じっくり検討して、皆様とともに妊活や不妊治療に伴う諸問題に向き合って、良い方法を一緒になって考えて参ります。
当院では最新の精子特性分析装置を導入しています
- ① LensHookeレンズフック精子運動解析装置
- ② SQA-V装置
上記二種の測定装置があります。
① LensHookeレンズフック精子運動解析装置について

測定項目
- pH(水素イオン指数)
- 精子濃度
- 正常形態率
- 運動率
- 平均速度(μm/秒)
- 直進速度(μm/秒)
- 曲進速度(μm/秒)
- 平均移動距離分布
- 直線移動距離
- 直進率(%)
- 直線率(%)
- 曲線率(%)
- 直線率分布(%)
- 頭部振幅値(μm)
- 頭部振幅回数(Hz)
- 頭部振幅値分布(μm)
非常に視認性に優れた検査結果の表示が可能です。モニターで見やすい精液所見となっています。精子の写真などのデータ提供も同時にしており、検査結果や見た目などわかりやすい検査をご希望の症例の場合には、まずこの装置での測定を推奨します。同時に精子酸化ストレス測定も施行しておくとより良いでしょう。
② SQA-Vによる精液検査について(※過去当院主流の装置、現在は使用無しです)

通常の精液検査では、精液の量や運動率を顕微鏡で調べる検査だけですが、さらに詳しい検査が必要な場合には精子特性分析装置SQA-Vによる精密検査をお勧めいたします。SQA-Vは、顕微鏡では見ることができない平均精子速度や高速直進運動精子濃度:PMSC(a)、SMI(Sperm Motility Index)等精子の受精能力を客観的に数値化でき、より詳細な精子の機能の検査が可能です。不妊でお悩みの方、不妊治療の効果の確認として、結婚前に一度精液を調べて欲しいというご要望の方も可能です。今当院では使用無しですが後継機を使用する施設は少なくありません。
精子凍結保存
※料金の詳細については当院の【料金表】をご覧ください。
人工授精、体外受精時に患者さん(ご主人さま)の都合がつかない方で、ご希望の方には精子の凍結保存が可能です。その後、ご希望の婦人科クリニックにて体外受精、顕微授精が可能です。
精子の凍結保存について
精子の凍結は、基本的に一定の処理を行い保存容器に入れ液体窒素(-196℃)の中で凍結保存します。精液中の精子の数(濃度)には個人差が大きく、日によっても異なります。その差は1ml中に0匹(個)から何億匹(個)と様々です。またその中には妊娠可能な良好精子とそうでないものが混在しています。そのため、なるべく良好な精子を集めるために精子処理を行います。
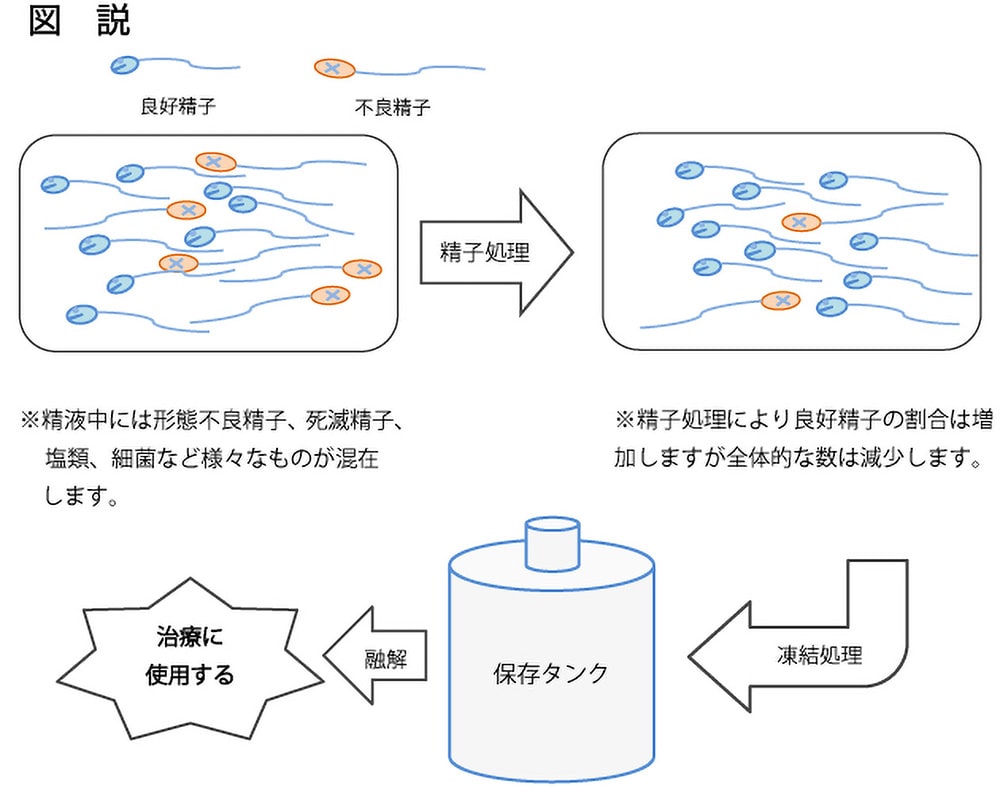
- ※精子処理や凍結処理により精子の数(濃度)は減少します。それは妊娠に適さない精子や異物などが取り除かれる為で最終的には妊娠に適した精子が保存されることになります。また、液体窒素の保存タンク中では年月による損傷はおこりません。
- ※保存には期限があります。期限を過ぎると自動廃棄となります。また、施設から廃棄の確認は行いません。
文責 醍醐渡辺クリニック 検査室長 木下勝治先生
精子の凍結保存期間は2年です。
2年以降は、更新が必要になりますので、下記の保存場所クリニックにご連絡をお願いいたします。
精子保存場所
<連絡先> 醍醐渡辺クリニック
TEL: 075-571-0226
FAX: 075-572-1484
(北村クリニック搬送分とお伝えください。)
手術検討中の方々へのお知らせ
当院で行っている主な手術について、手術をご検討される際の参考になるべく、当院での手術についての説明をご覧頂く事も可能になりました。
実際、手術をお考えの方などご参考になさってくださると幸いです。術前であれば当院担当医師や担当看護師からも同様な説明は詳しくいたします。
注意点
男性不妊症の検診が全く初めての方へ
とにかく男性不妊症が心配であるが、全く検査も何もしたことがない、また症状も全くないといった症例も多くあります。その場合には基本的な検診セットを受診していただきたいと思います。(他院や他の検診で精子の異常所見が明らかにある場合、長年の不妊の事実がある場合、射精や性行為障害が明らかな場合であれば、男性不妊症の保険診療病名を付記の上で保健診療は可能と考えます)。
- ①精液検査
- ②男性不妊症ホルモン検診
- ③性感染症検診
この①②については是非とも検診していただきたいと思いますが、③の感染症検診も強く推奨されます。精液検査については精液検査の項目で詳細がありますのでご参照ください。また②の男性ホルモン検診についてはテストステロン、LH、FSH、プロラクチン、甲状腺刺激ホルモンの五種のホルモン血液検査になります。料金は8,800円(税別8,000円)になります。③の性感染症検査についてはSTD検診の項目で詳細があります。