精液検査とは?

人間の健康診断ではいろいろな検査があります。尿検査・採血検査は有名です。 しかし精液検査も男性不妊症の検診においては極めて重要な検査になります。尿や血液と同じく人間の体液を検査していろいろな情報を得ることが目的です。当然男性のみが対象となる検査なのでその意味では特殊検査であると言えます。精液検査については、精液を実際、検体として提出していただくことが必要です。血液の様に注射器で吸引するといった強制的な採取は不可能であるため基本的には自慰行為などでご本人に採取していただくことが必要になります。
精液検査では何を調べますか?
精液の外観の異常の有無、出血の確認、ゼリー状物質の量の異常について、色調、そして大切なのが精液の量になります。そして最も大切なのは精液の中にいる精子の有無・数・運動性・奇形など精子に関わる検査になります。数や運動性については目視の顕微鏡検査での人間の肉眼での方法から、北村クリニックで使用している精子自動分析装置のように詳細な精子のデータをとる方法もあります。精子の運動性・運動速度などについては人間の肉眼的評価では正確性に限界があるので自動分析装置での詳細な評価が大切だと考えられます。しかし自動分析装置での測定法は保険適応外検査になります。 北村クリニックでは詳細な自動分析装置での検査+従来の顕微鏡での肉眼的検査の併用で、より確実正確に精液検査を行います。その精液+精子の分析検査結果が男性不妊症検査・男性の妊孕性(妊娠力)の検査にとても重要です。
当院の精液検査
当院では、精液検査において、顕微鏡での医師の目視・顕微鏡所見をまず行います。これは一般的な簡易の精液検査です。そして、さらには同時に、精子自動分析装置にて、より一層詳しい精液検査の下記の「精液検査データ」を確認することができます。
- 精液量(ml)
- 精液のpH(水素イオン指数)
- 正常形態率(厳密な方法で精子を解析測定)
- 精子濃度(1ml中に含まれる精子の個数)
- 精子運動率(%)
- 平均精子運動速度(μm/秒)
- 直進速度(μm/秒)
- 曲進速度(μm/秒)
- 平均精子移動距離分布
- 直進移動距離
- 直進率(%)
- 直線率(%)
- 曲線率(%)
- 直進率分布(%)
- 精子頭部振幅値(μm)
- 精子頭部振幅数(Hz)
- 精子頭部振幅値分布(μm)
- 精子の奇形部の頭部、体部、尾部の部位別発生率
- 精子自動性指数、SMI(Sperm Motility Index)(妊娠の確率を判定する指数で生殖補助医療などの介入の際、参考になりとても重要となります。受精能力の評価判定に有用で、運動精子濃度と平均速度から算出されます。※SQAVの測定の場合算定できます。)
- 精液中の炎症性細胞の有無、細菌の存在の確認
- 精液の性状の観察、異常に粘度の高い物質が多くないかどうか、精液の外観は問題ないか、なども顕微鏡目視所見と一緒に同時に評価
以上の詳細なデータを確認して、説明を行うこととしています。
したがって、たった一回の精液検査であっても、当院での精液検査の場合には、かなり詳しく男性の妊娠の能力の評価ができると考えられます。妊活においての、精液検査を詳細に検査することがいかに大切か、その重要性が理解できるものと思います。
精液検査の正常値
検査項目下限基準値
- 精液量1.4ml以上
- 精子濃度1600万/ml以上
- 総精子数3900万/射精以上
- 前進運動率30%以上
- 総運動率42%以上
- 正常精子形態率(厳密な検査法で)4%以上
- 生存率54%
- 白血球数100万/ml未満
- 2021年~WHO
- ※上記下限値に達しない症例は20%弱あると言われており、その症例では自然妊娠の可能性がかなり低くなると推測されます。
- ※また一回の検査ではなく複数回数の検査が望ましいとされます。
- ※自宅採取の場合でも20~30度程度の温度に検体をキープできて2時間程度以内の検査であれば院内採精の場合とデータは大きく変化はないとされます。
- ※あくまで自然妊娠するための最低限の目安と考えてください。これ以上の良好なデータでも妊娠しにくいこともありますし、逆にこれよりデータ不良の場合でも自然妊娠する場合も高頻度ではありませんが、あります。
精液検査について何か特殊な
準備がいるのでしょうか?

特別な準備という程のものは不要です。しかし精液採取の容器のこと、採取のタイミングや運搬の際の保温などについては注意が必要です。
まずは、精液採取の際の、禁欲期間が問題になります。平均的に、精液検査の基準的な禁欲期間としては3-5日程度の禁欲期間を設ければ、精子の平均的なデータが取れると考えられます。しかし人によっては頻回の射精ペースの人もいますし、検査の際は、通常の生活ペースでの精液採取でも構いません。何日程度の禁欲期間があったかについてはきちんと報告を正確にしていただければ大丈夫です。この時は、自分の精液検査データについては禁欲の日数について、条件を変えての検査も参考になります。
また精液の採取方法は、マスターベーション(自慰行為)などでの採取が基本です。自然に近いリラックスした状態での採取が望ましいと考えられますので、当院では、自宅採取して保温し持参で院内検査と言う流れが一般的です。急ぎの方や希望の方では院内で採精(精液をとること)していただいてもかまいません。(※しかしこの新型コロナ感染症の時代では完全収束まで一応院内採精は停止をさせていただいております)。持参の時には体温に近い状態を維持していただくこと、密封してこぼさないようにする、そして精液の乾燥を予防すること、他の不純物が混ざらないようにすること、などが大切です。たまに冷蔵したり加温したりで持参されるかたがいますが、精子が死滅・変性するので、極端な低温高温は避けてください。基本は体温程度で保温すると考えてください。射精してから検査まで数時間くらいでしたら全く問題なく検査可能です。検査の来院の時に、おおむね何時くらいに射精したのかをお伝えください。
精液検査の容器について
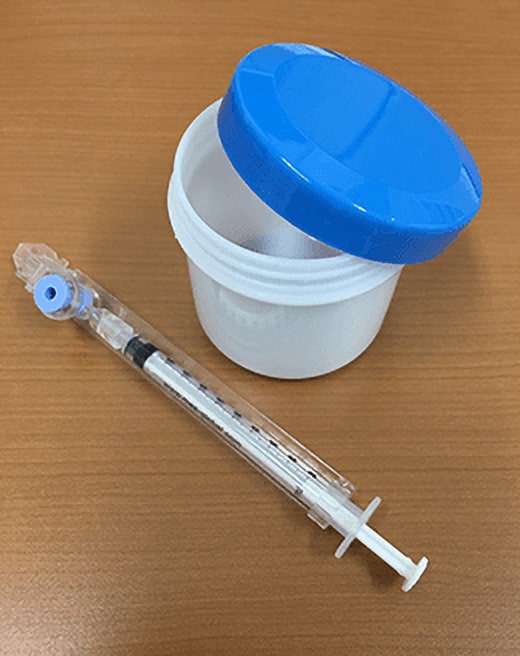
自宅から持参の精液検査ご希望の場合、写真に紹介した様なふた付き容器が適切です。写真の入れ物は「軟膏つぼ」と言うものですが、このような簡素なふた付き容器が最適です。袋に精液を入れたりすることは不適切です。またあまりに大きな容器に入れた持参は不適切です。容器の内部に、極度の汚れがあったり、湿って水分の混入があるもの、薬品が付着したものなども容器としては不適切です。持参の際には写真の容器を参考にしていただければ幸いです。希望者には精液検査の容器を提供して採取についての説明用紙も随時お渡ししていますので受付にてお申し出ください。
精液検査は
何回するのでしょうか?
精液検査の結果、つまり精子の状態については、体調や他の要因で変動します。精液検査結果が良好なケースは一回の検査のみで終了することが一般的ですが、精液検査結果が不良の場合は、複数回の精液検査を推奨しています。おおむね二回検査すればかなり正確に評価できると考えてください。希望があれば何回でも検査は可能です。禁欲期間を変えて複数回精液検査をしてみることも自分の評価のためにはとても良いことです。また若い時に正常であっても加齢と共に精子所見は劣化する傾向がありますので、年数経て、再検査をするケースもございます。最近では、新型コロナ感染にて一過性に精子を作る働きが悪化する症例も少なくはありませんので、ご自身が罹患した病気などの前後で精液検査を複数する場合もあります。またAGA治療薬も精子に影響があるため、AGAの治療前後で複数回精液検査を希望する人も最近では少なくありません。このように精液検査は納得するまで何回してもらっても構いません。
検査結果はどのように
説明していただけますか?
まず精液検査については実際の顕微鏡の目視の画面をコンピューターのモニターに映してリアルタイムで実際の精液検査を見ていただきます。このことで検査のイメージがより鮮明に記憶に残るのでとても印象的で高評価をいただいております。また自動分析した結果についてはいろいろな測定値が出ますので、詳しく説明して、さらに解説書と一緒に検査結果のデータ票をお渡ししますので自宅でゆっくり再度確認して保存していただくこともできます。
結果が悪かったら
どうしますか?

実際に、精液検査所見に問題がある例は、10人に1人程度。無精子症の症例は80-100人に1人程度あり、精液検査が不良なことは決して珍しいことではありません。
精液検査の結果を悪いのではないか?と心配する男性はとても多いです。検査結果について不安もあるかもしれません。しかしお子様を望むのであれば精液検査は避けて通れない重要な検査です。
しかし見方を変えると、結果が悪いことが見つかったことはある意味とても幸運であると考えられます。異常が早期に発見できることが、早期治療につながり、挙児希望の実現のためには最も大切です。したがって精液検査結果が悪い場合には「悪い結果が見つかって良かった・・・」と良い方向に考えなおしていただくことが肝要だと思います。
精液検査結果が悪いことを長年確認していなくて、いたずらに無意味な不妊治療を続けられる症例もあり、女性の負担ばかりが強いられるケースもあります。とても時間の無駄になりますし、もったいない治療費用を支払い続ける結果にもなり、妊娠実現には大変な回り道にもなります。
我々は、挙児希望の男女の検査においては、まず第一に精液検査を行うべきだと考えています。したがって精液検査が悪かったことが見つかった時が、ようやくスタートラインに立てた時なので、「実子実現の道ができた」と、前向きにお考えください。
精液検査不良の症例に対しては、必要な、尿検査、感染症検査、ホルモン検査、精索静脈瘤のエコー検査など基本的検査を速やかに遂行して、精子所見悪化の原因を探っていきます。原因に対処することで精液検査改善が期待できます。
当院では、あらゆる不安や心配・疑問にも誠意をもってお応えし、患者さんの意思を尊重して最善の解決方法を探っていきます。そして、男性不妊症の専門治療施設として、最適な治療を提供して、皆様の望む結果に最短で到達できるよう精一杯尽力いたします。
「精液検査」を自宅で採取
・持参で検査希望の患者さんへ
当院では多くの患者さんが精液検査の検診に来られます。そして受診の方の90%以上が、希望にて、自宅で精液を採取して当院に持ち込みで検査されることになっています。そして精液検査・検診をご希望の患者さんからのお問い合わせも多いため、まず自宅から精液持参していただく場合のお願い事・注意点についてまとめてみました。
当院に精液検査持参で検査希望の場合には是非ご一読ください。
※なお検査の容器がご希望であれば、あらかじめ北村クリニックに電話連絡の上で来院していてだければ、無料で容器をお渡しして検査の説明もいたしますのでご遠慮なく申し出てください。
- 容器はフタ付きのものが良いです。素材についてはつるつるとした表面の滑らかな素材が良いです。表面がざらざらしていると検査の時に集めにくいです。そして精液を入れる前に、綺麗に清潔に洗って乾燥させておいてください。
- フタ付きが難しい場合、次善の策ですが、紙コップ等でラップして密封した物でもかまいません。しかし十分運搬時の破損や取りこぼしにはご注意ください。
- 採取時間には、できれば来院前2~3時間以内くらいを目標でお願いしています。もしもう少し時間がかかりそうな場合には事前にご相談ください。前日の精液採取の検体などの様に、採取から時間がたっている検体であると、精子の運動率など正確に検査できない項目が出てきます。
- もらさず、全ての精液(一回射精分)を容器にうまく入れてください。量がいつもと比べて多いか少ないか?うまく入れ物に入れることができたか?などは検査の際に、確認して、当院からお聞きいたします。
- 採取した時間を正確に覚えておいてください。
- 特段禁欲なども必要ありません。自然な状態で採取してください。しかし、禁欲期間はある程度精液所見に影響がありますので、必ず射精間隔は何日であったかは正確に記録してお伝えください。ほぼ毎日射精している場合など詳細な射精の頻度については恥ずかしがらずに正確にお伝えください。精液検査の所見の解釈にも影響します。平均的な精液検査結果の算定のためには、一般的には3-5日程度の禁欲期間が推奨はされていますので参考にしてください。
- コンドームでの採取はやめてください。精子の運動性などに影響します。
- 検体の移動時はできるだけ体温に近い状態で保持してください(例:内ポケットなど)。ごくたまに冷蔵されてくる人がいますが、その場合精子が動かなくなってしまいます。20~30度に維持されている検体であれば数時間は院内採精所見とほぼ差がないことが分かっています。逆に温めすぎ(車の暖房の温風の前においていたなど)にもご注意ください。もし多少低温になった場合には温度の影響も十分解釈して結果の説明を行います。
- 精液が少しこぼれたりしてしまった場合でも、一部の検体だけでも持参していただければできるだけの検査は可能です。完全に正確ではありませんが、参考になるデータは取れます。そのまま事情をご説明の上、検査に来てくださって構いません。
- 基本的には複数回の検査が望ましいものと考えておいてください。精液検査の結果については、多少の変動は必ずあります。
などが主なポイントです。ご参考になれば幸いです。
当院での精液検査について
精液検査は、健康保険適応の一般精液検査もございます。ただ人間の目の簡略な顕微鏡の目視では、精子濃度、運動率、奇形率をおおむね算出するだけのことが多く少し不正確な面もあります。検査する人間の主観も関与してくる可能性もございます。当院では医師の顕微鏡目視検査も当然平行して行いますが、精子自動分析装置によって、より詳細なデータを検出しているため、健康保険適応外の料金設定とさせていただいております。ご理解をお願いします。
当院の精液検査にて、精子の運動性の評価、形態の分析には高度な精度で分析が可能です。人間の目視では難しい検査項目も分析結果に出して説明しています。精液検査において、このような詳細な精液検査の分析結果を参考にする婦人科医療機関も多くなっております。
また再度述べますが、精液検査は変動します。したがって無精子症の症例であればもう一度ダブルチェックをすることを推奨されますし、体調変化などによっても変動するので乏精子症、無力精子症、奇形精子症といわれたとしても過剰に落胆せずに、再検査等を体調整え、行ってみることを全例にお勧めしております。
このように大切な精液検査です。血液検査や尿検査並みに、精液検査もより一般的に普及することを願ってやみません。男性諸氏の理解と協力がどうしても必要となります。
精子不動化抗体(抗精子抗体)について
主として女性側の不妊検診で施行されることが多い検査です。精子に対する抗体が形成、産生されるため精子表面にこの抗精子抗体が付着することで、精子の頸管粘液通過性や卵子への授精能力の低下などが起こることとなります。抗精子抗体の反応性が高い女性の場合では、体外受精など生殖補助医療がメインの選択肢になります。
そしてこの抗精子抗体は、男性にも存在します。原因不明不妊症の3%程度に認めるとされていますが、男性の場合は、閉塞性無精子症の症例や、精巣や精巣上体などいわゆる精路での炎症反応などが起こった症例に高率に抗精子抗体が見られます。精子不動化抗体と名前がありますが、この抗体があっても精子運動率への直接の相関はなく、抗精子抗体があっても精子運動率は正常なことはあります。しかし精子所見にも関わらず自然妊娠しにくい症例の場合などは男性の抗精子抗体検査を行ってみることも有効だと言えます。
抗精子抗体検査は、血液検査を行い、精子不動化試験(Sperm Immobilization Test; SIT)を行いその反応性で検査結果を出します。
通常男性の場合、血液と精子は直接接触しないように関門と言われるバリアがありますが、何らかの炎症や外傷などでこのバリアが破綻すると、精子への自己抗体が形成されます。
男性の精子不動化抗体(抗精子抗体)が中程度反応の場合には自然妊娠率が低下しますので人工授精、時に体外受精が必要になります。また高度な抗体反応がある場合には、精子の卵子への授精そのものの障害も高度なので、顕微授精が必要になります。
精液検査の結果とART(生殖補助医療)の介入について
精液検査の結果で、大まかに自然妊娠で大丈夫なのか?人工授精で妊娠できそうなのか?あるいは体外受精や顕微授精が必要なのか?が推測できます。体外受精や顕微授精のいわゆるART(生殖補助医療)にいつ取り組むか?の判断で皆様も悩まれると思います。
精子の所見と妊娠に向けた方向性の指針を、ざっくりとまとめ大体の基準を示します。
- ➀精子濃度 1,000~1,500万/ml程度の場合で、かつ、ある程度の精子運動率保たれている場合
- 自然妊娠、タイミング療法、あるいは人工授精の補助
- ②精子濃度 500~1,000万/ml程度である程度の精子運動率が保たれている場合
- 体外受精の補助、人工授精も高確率ではないが可能性はある
- ③精子濃度 500万/ml以下の場合
- 顕微授精が推奨されることが多い
- ④精子濃度に関わらず、精子運動率が非常に悪い場合
- 体外受精や顕微授精の補助が必要なケースが多い
- ⑤運動精子がほぼいない場合
- 少しでも良好形態の精子を用いた顕微授精、時には精巣内の精子採取での顕微授精が望ましい場合もある
一応大体上記五つのパターンになると思われます。女性の年齢の要素や婦人科疾患の有無の関与もあったり、経済的な背景もあったりで、最終的には、総合的な判断が必要であります。もちろん、カップル二人の価値観や目標が一番大切な基準になります。
婦人科の施設によっては、積極的に体外受精の早期介入を勧めるところや、人工授精を主に行っているところもあって、いろいろな婦人科医師の方針パターンがあります。しかし男性要因で最も重要な精子の所見も非常に大切な判断材料です。いたずらに成功率の低い生殖補助医療を反復することは良いことではありませんので、女性と共に、男性側の治療も並行して円滑に連携を図って一緒に治療することが肝要です。⑤のところで示した極度の精子無力症や死滅精子症の様に射精した精子の運動性が非常に悪い場合には、射精精子の質が非常に悪いため、顕微授精の成績も不良なことも少なくありません。その場合には、精巣内部から直接、新鮮な精子採取を行って顕微授精に提供するTESE-ICSIの方法がより妊娠率が上がるケースもあるため、婦人科と我々泌尿器科医師がよく相談して方針を決めることもあります。
精液・精子の酸化ストレス測定
精子の検査については、古典的な、精子の数、運動率、なども重要ですが、最近特に重要になってきている項目として
- 精子酸化ストレス
- 精子の遺伝子の断片化
の測定があります。
精子の遺伝子DNAの損傷が、妊娠の能力に非常に大きな影響を与えます。できるだけ遺伝子の損傷が無いほうがいいのですが、その遺伝子DNA損傷の原因で最も悪いものの一つが「酸化ストレス」です。種々の原因で体内に発生した過酸化物質が原因となって、精子の遺伝子DNAが傷つきます。
いわゆる精子の「質」に大きな関連がある事象なのです。精子の質は、「精子力」「男性の妊娠力」とも言われます。見た目の運動性や精子の形態のみでは判別しにくいことですが、この精子の質を左右する、「精液・精子の酸化ストレス測定」は一般的な精液検査と共に非常に重要なものです。
精子の質が悪いとどうなるか?
妊娠率の低下、体外受精の成功率の低下、受精卵が胚盤胞まで成長しにくい、着床率の低下、流産率の上昇、などに強く関連していきます。男性不妊症と言われる状況の場合、80%以上に精子の質の低下、つまり、精子の酸化ストレスの上昇があるとされます。
とても大切な検査であると理解していただいたことと思います。
精子の酸化ストレスの原因は?
多数の原因があります。まずは喫煙、不適切な量の飲酒、加齢性変化、不摂生、睡眠不足、精神的肉体的なストレス、不健康な食生活、そして精索静脈瘤、陰嚢の過剰な温度上昇などなどがあります。したがって、精子の酸化ストレスの減少のためには、総合力で改善を図り、抗酸化物質の適切な接種、サプリメントの接種なども助力として用いていく必要性があると考えられます。この精子酸化ストレスデータが不良の場合には、精液検査の精子濃度や運動率などと総合的に評価して医師と相談の上で、治療方針を決めていくことになります。また妊活において、体外受精の経過観察において、定期的に精子の質の評価のためこの精子酸化ストレス測定は受けておくことが重要となります。
精子酸化ストレス測定をおすすめ
当院では、従来の精液検査の精密測定法に加えて、精子の酸化ストレスも測定し、精子の「妊娠力」つまり精子の質の詳細な科学的評価を行っています。従来の精液検査一般ではわからない大切な精子の質の指標となります。最新型の世界的にも信頼のおける装置にてORP(Oxidation-reduction potential)日本語では、「酸化還元電位」を簡便に精密に測定し、精子の質の評価、つまりは精子の遺伝子の断片化を起こす酸化レベルを測定していきます。
このデータをもとに今後の治療方針の相談を行っていきます。
所要時間は4~5分です。料金は8,800円(税込)です。
精子の自動分析詳細検査とのセット料金14,580円(税込)もあります。